La “dolorosa y aterradora” experiencia de un californiano hasta que le diagnosticaron viruela del simio
Dos días después de regresar de Nueva York a su hogar en California, a Kevin Kwong le picaban tanto las manos que se despertaba del dolor. Pensó que era eczema.
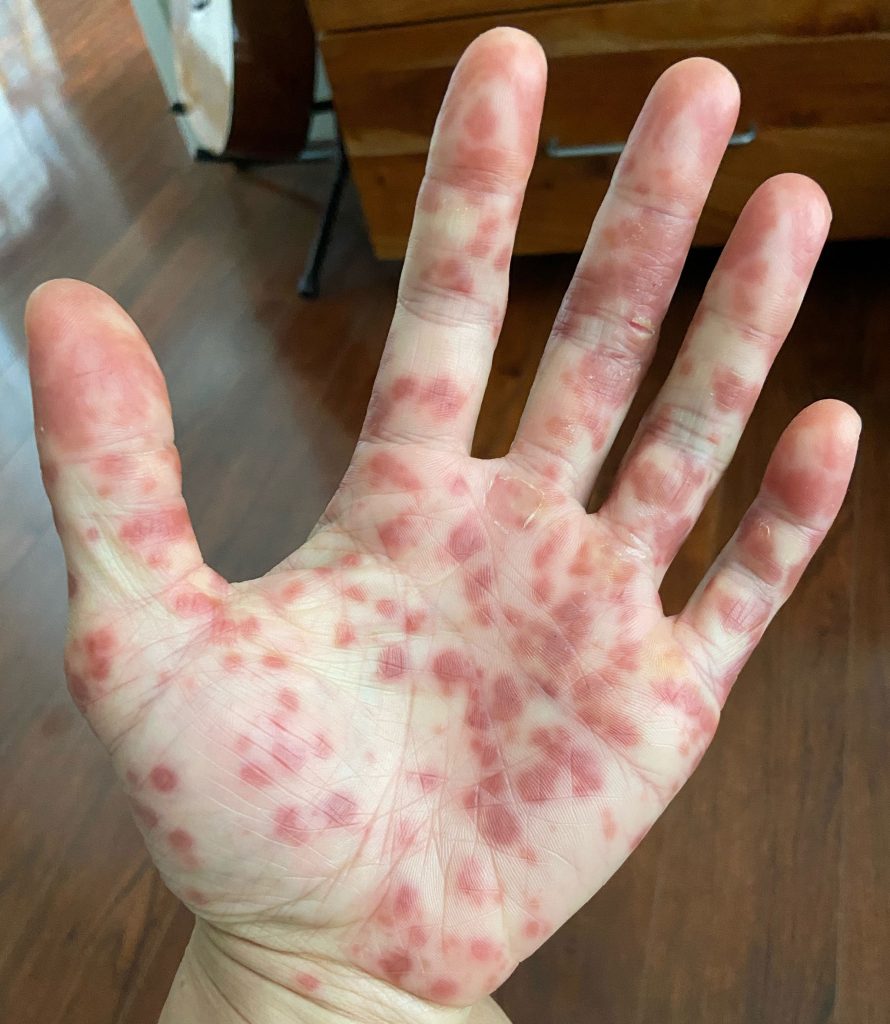
“Todo empeoró rápidamente”, dijo el residente de Emeryville. “Aparecieron más manchas, en la cara, y empezaron a salir fluidos. La erupción se extendió a mis codos, manos y tobillos”.
Después de seis citas virtuales con médicos y enfermeras, una llamada a una línea de atención de enfermería, una visita a una clínica de urgencias, dos a una sala de emergencia y dos diagnósticos incorrectos, un especialista en enfermedades infecciosas le diagnosticó a Kwong, de 33 años, viruela del simio (del mono o símica) a principios de julio.
A pesar de hacerse dos pruebas, nunca dio positivo.
Como el número de casos se ha disparado en Estados Unidos en el último mes, el sistema de salud pública se esfuerza por difundir el peligro del virus y distribuir un suministro limitado de vacunas a las personas vulnerables.
Pero el problema va más allá. Las personas que pueden estar infectadas se enfrentan a callejones sin salida, retrasos, diagnósticos incorrectos y tratamientos inadecuados mientras navegan por un sistema de atención de salud poco preparado y mal informado.
Este virus, poco conocido, hace que los hospitales se apresuren a enseñar al personal de urgencias a identificarlo y analizarlo correctamente. El doctor Peter Chin-Hong, especialista en enfermedades infecciosas de la Universidad de California-San Francisco que finalmente diagnosticó a Kwong, dijo que su caso fue un punto de inflexión para su hospital.
“Kevin llegó en mitad de la noche, cuando no había muchos recursos disponibles. Así que creo que después de su caso, nos estamos educando mejor sobre la enfermedad. Pero creo que los médicos no siempre saben qué hacer”, señaló Chin-Hong.
La viruela del simio es causada por un virus de la misma familia que la viruela, aunque no es tan transmisible ni mortal. Normalmente, los pacientes tienen fiebre, dolores musculares y luego una erupción en la cara, la boca, las manos y posiblemente los genitales que puede durar varias semanas.
El brote actual se propaga por contacto de persona a persona, como tocar una herida o intercambiar saliva u otros fluidos corporales. Las personas también pueden infectarse al tocar objetos o superficies, como juguetes sexuales o sábanas, compartidos con alguien con la enfermedad.
El primer caso de viruela del simio en Estados Unidos se notificó el 17 de mayo, y desde entonces el número se ha elevado hasta más de 6,300 casos probables o confirmados que representan a casi todos los estados, además de Washington, DC, y Puerto Rico.
El gobernador de California, Gavin Newsom, declaró el 1 de agosto el estado de emergencia para coordinar la respuesta y reforzar las iniciativas de vacunación del estado. Alrededor de la mitad de los 1,135 casos en California se han concentrado en la zona de la Bahía de San Francisco.
Aunque cualquiera puede infectarse, el brote parece haber afectado en gran medida a los hombres que tienen relaciones sexuales con hombres. Kwong explicó que probablemente contrajo la viruela del mono en un encuentro sexual durante los eventos del New York Pride.
“Este es el primer brote multicontinental de la historia, así que no va a desaparecer sin más”, afirmó Andrew Noymer, profesor de la Universidad de California-Irvine que estudia las enfermedades infecciosas.
“Esto no va a explotar como covid, pero este brote va a tener su recorrido”, añadió. “Puede que sea como la sífilis y permanezca”.
Pero la mayoría de los médicos no saben cómo reconocerlo. A finales de junio, cuando Kwong empezó a experimentar los síntomas, la mayoría de los médicos y enfermeras con los que habló durante las visitas virtuales ni siquiera mencionaron la viruela del mono. Eso no le sorprende al doctor Timothy Brewer, profesor de medicina y epidemiología de la UCLA.
“Aunque he trabajado de forma intermitente en varios países del África subsahariana durante los últimos 25 años, nunca he tratado un caso de viruela del simio”, explicó Brewer. “Antes de este brote, era una enfermedad muy inusual”.
Una erupción limitada a la zona genital o rectal puede confundirse con una infección de transmisión sexual. Pero, según Brewer, incluso si los médicos no han sido capacitados para reconocer la viruela del simio, sus consejos a los pacientes podrían ayudar a contener la propagación.
“Deberían aconsejar que no se tenga actividad sexual hasta que sus lesiones estén curadas y tratadas”, apuntó Brewer.
Aunque muchos casos son leves y se resuelven por sí solos, algunos se agravan rápidamente, como el de Kwong.
“Tu cuerpo está siendo invadido por esta cosa que no entiendes. Y no tienes a dónde ir, así que es doloroso y aterrador”, dijo Kwong.
Al principio, Kwong trató la erupción con los esteroides tópicos que utiliza para el eczema. Cuando eso no funcionó, tuvo una cita en línea con una enfermera que le diagnosticó herpes y le recetó un medicamento antiviral.
En las horas siguientes, la erupción se extendió rápidamente a más partes de su cuerpo. Alarmado, Kwong fue a una clínica de urgencias. El médico coincidió con el diagnóstico de herpes y añadió otro: sarna, una erupción causada por ácaros que se introducen en la piel. “Mis manchas se concentraban en las manos, las muñecas, los pies y los codos, que son lugares privilegiados para la sarna”, contó Kwong.
Este médico pensó en la viruela del mono, pero las manchas de Kwong estaban agrupadas y tenían un aspecto diferente al de las imágenes de la erupción con las que este médico estaba familiarizado. “Dependiendo de dónde estuviera con mis síntomas, y de con quién hablara, recibía respuestas diferentes”, dijo Kwong.
Durante el fin de semana del 4 de julio, “intenté contactar a médicos, conocía a amigos de amigos que eran dermatólogos”, agregó. “Cada vez que hablaba con alguien, empeoraba rápidamente. Y era realmente extraño”.
Durante otra cita virtual, en mitad de la noche, una enfermera se dio cuenta de que la erupción se había extendido hacia los ojos y le dijo que fuera a la sala de emergencias de inmediato. Fue allí, en el Alta Bates Summit Medical Center de Oakland, donde los médicos dijeron que Kwong podría tener viruela del simio.
“Estuvieron investigando mientras yo estaba en la habitación, y llamaron a los Centros para el Control y la Prevención de Enfermedades (CDC). Como paciente, sentía que no sabía qué me estaba pasando, pero no me di cuenta de la poca información con que contaban los profesionales y de lo poco preparados que estaban ellos también”, expresó.
Pasó 12 horas en la sala de emergencias, donde las enfermeras le hicieron una prueba de viruela del simio. Le dijeron que volviera si tenía fiebre o empezaba a vomitar.
“En ese momento, me sentía muy mal. Tenía llagas en la parte posterior de la garganta, en la boca, por todo el cuerpo”, dijo. “Simplemente deliraba porque no podía dormir más de una o dos horas seguidas”.
Más tarde, esa misma noche, Kwong decidió ir al Centro Médico de la Universidad de California-San Francisco (UCSF). Se había enterado por un amigo de que el UCSF Health estaba tratando casos de viruela símica, y una enfermera de atención virtual le había dicho que fuera allí.
Cuando llegó, lo separaron de los demás pacientes, le dieron oxicodona para el dolor y le hicieron una prueba de viruela del simio.
Al día siguiente, Chin-Hong empezó a tratar a Kwong de viruela del simio. “Pensé, vaya, esta es una enfermedad muy, muy extendida”, contó Chin-Hong. “He visto otros casos de viruela del mono antes, pero muy concentrados. Diría que Kevin está probablemente en el 5% superior de la gravedad de las enfermedades”.
Como la erupción estaba cerca de los ojos de Kwong, Chin-Hong temía que pudiera quedarse ciego si no se trataba la enfermedad. Le recetó Tecovirimat, un medicamento antiviral con la marca TPOXX, que ha recibido la autorización especial de la FDA para tratar la viruela del mono en determinadas circunstancias.
Tras el primer día de tratamiento, Kwong notó que la erupción había dejado de extenderse. En los dos días siguientes, los cientos de manchas hinchadas se aplanaron en discos rojos. “Me sorprendió lo rápido que mejoró Kevin. Era como un turbo-cohete en el camino de la recuperación”, explicó Chin-Hong.
Cuando Kwong empezó a curarse, recibió el primer resultado de la prueba: negativo. Luego el segundo: negativo.
Chin-Hong dijo que era posible que losque tomaron las muestras de las lesiones no hubieran frotado con la suficiente fuerza como para obtener células vivas para la prueba.
“Como médico, es muy difícil obtener una buena muestra en este tipo de lesiones porque el paciente suele sentir dolor. Y no te gusta ver a la gente sufrir”, comentó Chin-Hong.
Casos como el de Kwong pueden pasar desapercibidos si las pruebas no se realizan correctamente. El recurso en línea para los médicos que proporcionan los CDC es adecuado, dijo Brewer, pero solo si se toma el tiempo para leer las 59 páginas.
Los médicos necesitan recoger al menos dos muestras de varios lugares del cuerpo del paciente, añadió. Según Brewer, la clave es tomar muestras de las lesiones “en diferentes etapas de desarrollo” y no concentrarse solo en los primeros bultos.
Durante dos semanas, Kwong tomó seis pastillas antivirales al día para eliminar el virus de su cuerpo. Ya no necesita medicación para el dolor. “Mi cara fue la primera en curarse, lo que me ayudó mucho a ser capaz de reconocerme en el espejo”, dijo Kwong.
Contó que, ahora que ha pasado más de un mes desde que comenzó su calvario, las manos y los pies se están curando por fin. Las cutículas y la piel de las manos se desprendieron y están en proceso de regeneración, mientras que las uñas se han vuelto negras y han empezado a caerse.
Kwong dijo que el daño psicológico tardará más en superarse. “Me siento menos invulnerable, porque fue una enfermedad que me debilitó muy rápidamente. Así que sigo trabajando en mi estado mental más que en el físico”.
Esta historia es parte de una alianza que incluye a KPCC, NPR y KHN.